PCOS
PCOS is een complexe hormonale aandoening met een verstoorde eierstokfunctie, insulineresistentie en een verhoogde testosteronproductie. Dit leidt o.a. tot onregelmatige menstruaties, onvruchtbaarheid en metabole problemen. Ontdek de oorzaken, diagnostiek en effectieve leefstijl- en supplementeninterventies om de hormonale balans te herstellen en klachten van jouw cliënten aan te pakken.

Wout van Helden
Docent
Begrippenlijst PCOS
- Amenorroe: uitblijven van menstruatie
- Hyperandrogenisme: overmatige productie van androgenen (mannelijke hormonen)
- Hirsutisme: overmatige beharing
- PCOS: polycystic ovaria syndrome / polycysteus ovarium syndroom
- PCOM: polycysteus ovarium morfologie
Beschrijving PCOS
Wat is PCOS ?
PCOS (Polycystic ovaria syndrome) is een complexe hormonale aandoening waarbij er meerdere vochtblaasjes (cystes) in een eierstok aanwezig zijn. Het is een van de meest voorkomende endocriene stoornissen bij vrouwen in de vruchtbare leeftijd. De prevalentie van polycysteus ovariumsyndroom ligt tussen de 3% en 10% [1].
PCOS veroorzaakt een chronisch abnormale eierstokfunctie en hyperandrogenisme. Het heeft invloed hebben op de menstruatiecyclus, vruchtbaarheid, hormoonspiegels en het metabolisme.
De fysiologie van hormonale regulatie in de eierstokken draait om een fijn afgestemde interactie tussen hormonen en enzymen. Dit samenspel van hormonen en enzymen waarborgt een precieze regulatie van de omzettingscapaciteit van steroïdhormonen in de ovariumfollikels.
- In de granulosacellen van de eierstokken wordt het enzym aromatase actief. Aromatase is essentieel omdat het testosteron omzet in oestradiol (E2), een sleutel hormoon voor de voortplanting en de normale cyclus. Deze omzetting wordt beïnvloed door insuline en Insulin-like Growth Factor (IGF), welke de testosteronproductie in de thecacellen stimuleren. Inhibine versterkt dit effect verder door de activiteit van de thecacellen te ondersteunen.
- Tegelijkertijd werken oestradiol en dehydro-epiandrosteron (DHEA) als remmers op de aanmaak van testosteron in de thecacellen, dat voorkomt dat de balans wordt verstoord. Estradiol heeft daarnaast een feedbackmechanisme op de hypofyse,. Dit moduleert de afgifte van luteïniserend hormoon (LH) en daarmee wordt de productie van androgenen in de thecacellen indirect beïnvloedt.
PCOS is een aandoening bij vrouwen waarbij er meerdere vochtblaasjes in een eierstok aanwezig zijn. Het lijken cystes, maar zijn in feite onrijpe follikels waarvan de eisprong nooit heeft plaats gevonden. De follikels rijpen wel, maar komen niet tot ovulatie (eisprong), wat leidt tot het ontstaan van cysten. De follikel verschrompelt niet en zo nemen de aantallen toe.
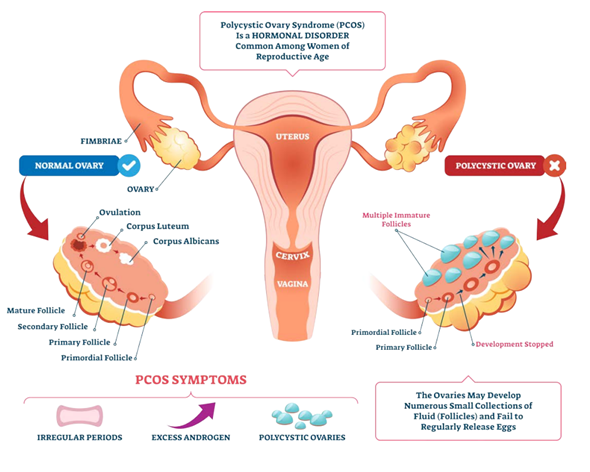
Figuur 1: PCOS pathologie in beeld
Bij PCOS is de onderliggende oorzaak van cystevorming te vinden in een verstoring van de hormonale balans,. dDeze wordt voornamelijk veroorzaakt door een overproductie van testosteron. De verhoogde testosteronspiegel ontstaat door drie mogelijke hoofdzaken:
- Verhoogde productie van androgenen in de thecacellen: Bij PCOS is er een verhoogde productie van androgenen, zoals testosteron, in de thecacellen van de eierstokken. Dit stimuleert de groei van follikels, maar een overschot aan testosteron remt het enzym aromatase in de granulosacellen, dat normaal gesproken testosteron omzet in oestrogeen. Door deze remming blijft de ovulatie uit en veranderen de onrijpe follikels uiteindelijk in cysten.
- Insulineresistentie en hyperinsulinemie: Bij insulineresistentie produceert het lichaam te veel insuline, dit stimuleert via het Insulin-like Growth Factor (IGF) de theca-cellen in de eierstokken om overmatig testosteron aan te maken. Deze verhoogde IGF-1- niveaus in combinatie met een verhoogde LH-gevoeligheid van de eierstokken zorgt voor een sterkere stimulatie van testosteronproductie.,Dit verergert de hormonale disbalans wat de hormonale disbalans verergert. Het verhoogde testosteron voorkomt de normale ovulatie, doordat het in het brein de signalen voor de eisprong blokkeert.
- Een verstoord darmmicrobioom: Bepaalde darmbacteriën, zoals Clostridia en E. coli [2], kunnen de glucuronide-groep van testosteron verwijderen, waardoor het in zijn actieve vorm terug de bloedbaan in wordt gerecycled. Dit verhoogt de testosteronspiegel en versterkt de effecten van hyperandrogenisme, waardoor de ovulatie wordt geblokkeerd en cysten zich kunnen vormen. Vrouwen met PCOS hebben een aangetoond hogere β-glucuronidase-activiteit, wat bijdraagt aan de verhoogde testosteronspiegels. [2].
Daarnaast is er een verstoring in de werking van inhibine, een hormoon dat normaal gesproken de testosteronproductie in de theca-cellen zou remmen. Bij PCOS is inhibine minder effectief door twee factoren:
- Door de overproductie van testosteron als gevolg van insulineresistentie blijft de teca-celthecacel gestimuleerd om testosteron te produceren, ondanks de aanwezigheid van inhibine. De verhoogde insuline en IGF “overstemmen” de remmende werking van inhibine, waardoor de thecacellenteca-cellen niet tot rust komen en testosteron blijven aanmaken.
- Bovendien is er door de verstoorde follikelrijping en het onvoldoende geproduceerde estradiol (doordat de follikels niet volledig rijpen) te weinig feedback naar inhibine. In een normale cyclus zou estradiol inhibine stimuleren, maar door de verstoorde rijping en overproductie van testosteron komt dit mechanisme niet goed op gang., waar Hierdoor kan inhibine zijn remmende effect op de thecacellenteca-cellen niet kan uitoefenen.
Het resultaat is een vicieuze cirkel van verhoogde testosteronproductie, het uitblijven van ovulatie en de opeenstapeling van onrijpe follikels., watDit leidt tot de vorming van cysten in de eierstokken, kenmerkend voor PCOS.
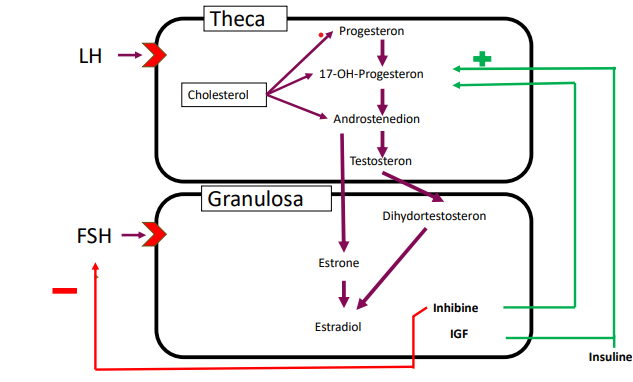
Figuur 2: In de kleine antrale follikels van de eierstok worden steroïde hormonen. LH stimuleert de productie van androgenen in thecacellen. FSH zet granulosacellen aan om deze androgenen om te zetten in oestrogeen, zoals estradiol. Estradiol kan via een terugkoppelingsmechanisme de productie van LH reguleren, waarbij dit soms wordt gestimuleerd of geremd. Hormonen zoals inhibine en insuline moduleren deze processen door bepaalde enzymactiviteiten te versterken of te verzwakken [3]
PCOS criteria
PCOS wordt vaak gedefinieerd op basis van het de zogenoemde Rotterdam -criteria, waarbij minstens twee van de volgende drie kenmerken aanwezig moeten zijn:
- Onregelmatige of afwezige ovulaties – vaak gepresenteerd te herkennen aanals een onregelmatige menstruatie of amenorroe
- Hyperandrogenisme – verhoogde niveaus van mannelijke hormonen zoals testosteron, wat kan leiden tot symptomen als overmatige beharing, acne en kaalheid.
- Polycysteuze eierstokken – cystesn in de eierstokken die zichtbaar zijn op een echografie.
Op basis van deze criteria kunnen er verschillende fenotypen (varianten) van PCOS worden onderscheiden. Deze fenotypen zijn belangrijk, omdat ze kunnen aangeven welke symptomen het sterkst aanwezig zijn en welke behandeling het meest geschikt is. De vier belangrijkste fenotypen van PCOS zijn Fenotype A t/m D.
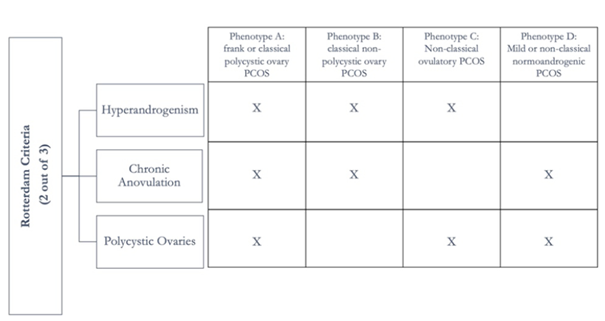
Figuur 3: De Rotterdam criteria voor de PCOS diagnose [3]
Wat zijn de risicofactoren voor PCOS?
1. Epigenetische programmering: wanneer een moeder tijdens de zwangerschap zwangerschapsdiabetes heeft met verhoogde insulinespiegels, kan dit leiden tot epigenetische veranderingen bij het ongeboren kind [4]. Deze veranderingen kunnen de stofwisseling van het kind "programmeren", waardoor het risico op insulineresistentie, obesitas en hormonale aandoeningen zoals PCOS op latere leeftijd toeneemt.
2. Ontsteking & Metabole factoren [5] :
- Overgewicht en obesitas verhogen de kans op insulineresistentie, dit kan de hormonale disbalans en de PCOS- symptomen verergeren [5]
- Metabool syndroom: PCOS wordt vaak in verband gebracht met een verhoogd risico op diabetes type 2, hoge bloeddruk en afwijkende cholesterolwaarden.
- Laaggradige ontstekingen: chronische laaggradige ontstekingen zorgen voor een continue activatie van het immuunsysteem. Dit verstoort onder andere de hormoonbalans. Laaggradige ontstekingen gaan vaak gepaard met insulineresistentie.
3. Leefstijl- en omgevingsfactoren:
- Voeding: eEen dieet met veel geraffineerde suikers en weinig voedingsvezels kan insulineresistentie bevorderen
- Beperkte lichamelijke activiteit: deze verhoogt het risico op overgewicht en insulineresistentie, factoren die PCOS kunnen verergeren.
- Chronische stress: Dit kan leiden tot verhoogde cortisolspiegels, insulineresistentie en mogelijk hormonale disbalansen. [6]
Aan deze indicatie gekoppelde organen
- Eierstokken: PCOS beïnvloedt de eierstokfunctie, wat symptomen als onvruchtbaarheid en hormonale disbalans veroorzaakt. PCOS verstoortd de hormonale balans, dit leidt tot een verminderde ovulatie en de vorming van meerdere onvolgroeide follikels (cysten) in de eierstokken.
- Darmen: een verstoord darmmicrobioom (dysbiose) kan leiden tot hormonale onbalans, waaronder de heractivering van androgenen zoals testosteron. Dit verergert de symptomen van PCOS.
Aan deze indicatie gekoppelde fysiologiesysteem
- Insulinehuishouding: De insulinehuishouding speelt een sleutelrol bij PCOS door de invloed op de follikels in de eierstokken.
- Oestrogeenhuishouding: Oestrogeen is een belangrijk hormoon voor de regulatie van de menstruatiecyclus en de rijping van follikels. Het enzym aromatase zet testosteron om in oestrogeen in de granulosacellen van de eierstokken.
- Testosteronhuishouding: Testosteron is een steroïde hormoon dat normaal gesproken in beperkte hoeveelheden wordt geproduceerd in de thecacellen van de eierstokken.
Aan deze indicatie gekoppelde pathologiesystemen
- Insulineresistentie: Insulineresistentie leidt tot verhoogde insulineproductie (hyperinsulinemie), wat de eierstokken stimuleert om meer androgenen zoals testosteron te maken. Dit verstoort de normale rijping van follikels, waardoor cysten ontstaan. Ook maakt insuline de teca-cellen gevoeliger voor LH, wat de overproductie van androgenen versterkt. Deze hormonale disbalans veroorzaakt kernsymptomen van PCOS.
- Verstoorde oestrogeenspiegels: Bij PCOS rijpen de follikels niet volledig, dit leidt tot verhoogde niveaus van estron (een zwakker type oestrogeen) in plaats van estradiol. Deze verhoogde estronspiegels kunnen de hypofyse beïnvloeden, waardoor de LH-productie toeneemt en de hormonale verstoring verder verergert.
- Verstoorde testosteronhuishouding: Een verstoorde testosteronhuishouding speelt een centrale rol bij PCOS door overmatige productie van androgenen in de eierstokken, vaak door insulineresistentie of een verhoogde LH-activiteit. Dit verhoogde testosteron belemmert de normale rijping van follikels, wat leidt tot anovulatie en het ontstaan van cysten.
- Estroboloom: Het estroboloom speelt een rol in de hormonale balans door het metabolisme van oestrogeen te beïnvloeden via het darmmicrobioom. Bij PCOS kan een verstoord estroboloom of testoboloom bijdragen aan verhoogde testosteronproductie, doordat darmbacteriën testosteron in zijn actieve vorm terug de bloedbaan in recyclen. Dit versterkt hyperandrogenisme, verstoort de oestrogeenhuishouding en blokkeert de ovulatie, wat leidt tot cystevorming in de eierstokken.
Hulpvragen PCOS
- Menstruatiecyclus: onregelmatig en/of uitblijvend (oligomenorroe) en/of overvloedig
- Gewichtstoename en/ of overgewicht (obesitas)
- Onvruchtbaarheid
- Acné
- Verhoogd risico op zwangerschapscomplicaties en grotere kans op een miskraam
- Overbeharing
[5]
Criteria/ kenmerken
- De diagnose voor PCOS is lastig, omdat PCOS een syndroom is waarbij alle kenmerken en verschijnselen goed in kaart moeten worden gebracht om de diagnose te kunnen vaststellen. Wanneer er een vermoeden bestaat voor PCOS, dan volgt eerst een doorverwijzing naar de gynaecoloog. De diagnose van PCOS kan enkel officieel vastgesteld worden op basis van een echografie door een gynaecoloog.
- De diagnose van PCOS wordt regelmatig vals gesteld waar het eigenlijk PCOM zou moeten zijn. Dit onderscheid is vooral belangrijk omdat de aanwezigheid van PCOM alleen niet het bestaan van metabole disfunctie of hyperandrogenisme impliceert, die cruciale componenten zijn van PCOS [7]
Leefstijlinterventies
De leefstijlinterventies voor PCOS zijn lichaamsgericht op metabole gezondheid verbetering.
- Beweging / training: HITIT (High Intensity Interval Training)
Belangrijk aandachtspunt: bovenstaande is niet geschikt voor vrouwen met ondergewicht of vrouwen met eetstoornissen als anorexia nervosa.
- Voeding:
- Weinig koolhydraten eten
- Kies voor kleurrijke voeding (veel polyfenolen en flavonoiden) voor een goede balans van de darmflora
- Intermittent Fasting
- Slaap: voldoende en regelmatig
Interventiestoffen
1. Insuline verlagen
- Alfaliponzuur: 300 mg/dag
- Chroom: 300 mcg/dag
- Mangaan: 1,5-3 mg/dag
- Kruiden en voedingsmiddelen: Kaneel, fenegriek, granaatappel
2. Aromatase moduleren
- Resveratrol: 100 mg/dag
- Vitamine D: 75 mcg/dag
- Flavonoïden: Verkrijgbaar uit citrusvruchten en groene thee
3. PCOS-specifieke suppletie
- Melatonine: 1-5 mg/dag
- Zinkmethionine: 45 mg/dag (bij hirsutisme)
- Co-enzym Q10: 200 mg/dag
- PQQ (Pyrroloquinoline Quinone): 20 mg/dag
- Curcuma longa (kurkuma): 500 mg/dag
- NAC [7]: 2x600 mg/ dag
Diagnostiek
1. Vrouwelijke hormonen analyse
Type test: speeksel
Doel: bepaling hyperandrogenisme
2. Darm microbioom test
Type test: ontlasting
Doel: Bepaling overmatige beta- glucoronidaseproducerende bacteriën (E.coli, clostridia, bacteriodes, verstoorde firmicuten / bacterioden ratio)
Referenties
[1] Wolf WM, Wattick RA, Kinkade ON, Olfert MD. Geographical Prevalence of Polycystic Ovary Syndrome as Determined by Region and Race/Ethnicity. Int J Environ Res Public Health 2018;15:2589. https://doi.org/10.3390/ijerph15112589.
[2] Patel J, Chaudhary H, Rajput K, Parekh B, Joshi R. Assessment of gut microbial β-glucuronidase and β-glucosidase activity in women with polycystic ovary syndrome. Sci Rep 2023;13:11967. https://doi.org/10.1038/s41598-023-39168-5.
[3] Di Lorenzo M, Cacciapuoti N, Lonardo MS, Nasti G, Gautiero C, Belfiore A, et al. Pathophysiology and Nutritional Approaches in Polycystic Ovary Syndrome (PCOS): A Comprehensive Review. Curr Nutr Rep 2023;12:527–44. https://doi.org/10.1007/s13668-023-00479-8.
[4] Linares-Pineda T, Peña-Montero N, Fragoso-Bargas N, Gutiérrez-Repiso C, Lima-Rubio F, Suarez-Arana M, et al. Epigenetic marks associated with gestational diabetes mellitus across two time points during pregnancy. Clin Epigenetics 2023;15:110. https://doi.org/10.1186/s13148-023-01523-8.
[5] Rojas J, Chávez M, Olivar L, Rojas M, Morillo J, Mejías J, et al. Polycystic Ovary Syndrome, Insulin Resistance, and Obesity: Navigating the Pathophysiologic Labyrinth. Int J Reprod Med 2014;2014:1–17. https://doi.org/10.1155/2014/719050.
[6] Khayati N, Cusmarih C. Meta-Analysis of Determinants of the Incidence of Polycystic Ovarian Syndrome (PCOS) in Indonesia. Proc Int Conf Nurs Health Sci 2023;4:241–8. https://doi.org/10.37287/picnhs.v4i1.1801.
[7] Viña I, Viña JR, Carranza M, Mariscal G. Efficacy of N-Acetylcysteine in Polycystic Ovary Syndrome: Systematic Review and Meta-Analysis. Nutrients 2025;17:284. https://doi.org/10.3390/nu17020284.